Prurito resistente en paciente en situación paliativa terminal – RESOLUCIÓN
Caso clínico 16. UrgePaliar 2018. ISSN 2604-0379.
AUTORES
Lorena Delgado Alonso. Especialista en Medicina Familiar y Comunitaria. Servicio de Urgencias del Hospital Universitario Río Hortega de Valladolid. Miembro del Grupo de Urgencias y Atención Continuada de la semFYC.
Inés González Bolaños. Especialista en Medicina Familiar y Comunitaria. Unidad de Cuidados Paliativos (UCP) del Hospital de La Gomera. Santa Cruz de Tenerife. Miembro del GdT de Cuidados PAliativos de la semFYC.
Mª Catalina Rosselló Forteza. Especialista en Medicina Familiar y Comunitaria. UCP del Hospital Joan March. Mallorca. Miembro del GdT de Cuidados PAliativos de la semFYC.
ETIOLOGÍA Y DIAGNÓSTICO DIFERENCIAL
El prurito se define como una sensación desagradable que provoca deseo de rascarse. La etiopatogenia del prurito es compleja y poco conocida. Están presentes mediadores químicos (histamina, serotonina, citoquinas, etc.). En la colestasis, existe un aumento de los opioides endógenos, por lo que los antagonistas de los opioides pueden ser útiles en este caso.
Entre las causas, se encuentran dermatosis primarias, algunas producidas por radioterapia o fármacos (eccema, urticaria, micosis, piel seca, etc.), tumores primarios o metastásicos, síndromes paraneoplásicos, colestasis, insuficiencia renal avanzada, y el inducido por fármacos (tabla 1), especialmente por los opioides.
|
Tabla 1. Fármacos que pueden producir prurito |
|
|
Fármacos que inducen colestasis |
Antiarrítmicos: amiodarona Anticonceptivos orales: estrógenos, progestágenos Anticonvulsivantes: fenitoína Antihipertensivos: captopril Anabolizantes hormonales: metiltestosterona Hipoglucemiantes orales: clorpropamida, tolbutamida Psicofármacos: clorpromacina, fenotiacinas Quimioterápicos: cloramfenicol, sulfamidas, eritromicina, estolato |
|
Fármacos que inducen la liberación de histamina |
Alcaloides: atropina, codeína, papaverina, morfina Antibióticos: clortetraciclina, neomicina, polimixina B Antihipertensivos: hidralazina, reserpina Salicilatos: ácido acetilsalicílico |
|
Otros |
Quinidina, cloroquina, vitaminas del grupo B, interferón alfa, barbitúricos |
|
Adaptada de: Bóveda E, Díez B, Fernández P, Hidalgo E, Salinas E. Protocolos de atención farmacéutica: prurito. Farmacia profesional. 2003;17(4):68-76. |
|
CRITERIOS DE VALORACIÓN DEL SÍNTOMA
El prurito es uno de los síntomas de difícil control en cuidados paliativos. Tiene un gran impacto en la calidad de vida del paciente, ya que puede llegar a alterar el sueño, el normal desarrollo cognitivo, producir ansiedad, depresión y lesiones de rascado.
En la valoración clínica del prurito, es útil tener en cuenta la presencia de lesiones por rascado (excoriaciones, prurigo nodular, etc.), así como escalas subjetivas. Entre las más utilizadas se encuentra la escala visual analógica, que determina la intensidad del prurito en una escala de 0 a 10 puntos, donde 10 corresponde al peor prurito imaginable.
A este paciente, el prurito le está generando gran inquietud, molestias e importantes lesiones al rascarse, lo que nos indica que la intensidad del prurito es alta-muy alta. Por lo tanto, nuestros esfuerzos irán encaminados a mejorar su calidad de vida, ya que se encuentra en un estado paliativo terminal y que presenta un prurito de difícil control.
MEDIDAS GENERALES
El tratamiento óptimo del prurito es el de la causa subyacente, pero habitualmente hay que empezar por uno sintomático mientras se investiga esta. El prurito induce el rascado y este a su vez más prurito, por lo que, además de aliviar al paciente, debemos intentar que no se produzca el círculo picor-rascado-picor más intenso y evitar en lo posible el desarrollo de nuevas lesiones.
Es importante prevenir y corregir lo corregible:
-
Evitar los alérgenos cutáneos o farmacológicos (aunque sea un fármaco de uso prolongado), pues el prurito se resuelve cuando suspenden estos.
-
Es importante tratar la sequedad de la piel con:
-
baños de agua tibia, no más de media hora cada uno, cada 2 días. Se pueden añadir humectantes al agua (avena coloidal, aceites dispersables o un vaso de leche con dos cucharadas soperas de aceite de oliva);
-
el empleo de cremas hidratantes o emolientes (de avena, almidón, urea, parafina, lanolina), así como lubricantes (aceite, vaselina) principalmente después del baño.
-
-
Evitar el uso de irritantes para la piel (antisépticos, desinfectantes, alcohol o derivados del petróleo). Es aconsejable que los jabones sean neutros sobregrasos y que solo se usen para el aseo, sin frotar las zonas lesionadas.
También hay que tener en cuenta otros factores que pueden desencadenar o empeorar el prurito. En la tabla 2 se comentan algunas medidas para controlarlos.
| Tabla 2. Factores que pueden desencadenar o empeorar el prurito y medidas para controlarlo | |
|
Factores |
Medidas para controlar el prurito |
|
Sequedad cutánea |
Mantener la piel hidratada |
| Calor |
Evitar:
|
| Irritación |
Evitar:
|
| Otros |
Mantener las uñas cortas y limpias (evita la infección de las lesiones) Evitar:
|
|
Adaptada de: Bóveda E, Díez B, Fernández P, Hidalgo E, Salinas E. Protocolos de atención farmacéutica: prurito. Farmacia profesional. 2003;17(4):68-76. |
|
TRATAMIENTO ETIOLÓGICO Y/O SINTOMÁTICO
El tratamiento de elección de cualquier tipo de prurito siempre es etiológico. En el prurito colestásico es reversible cuando la colestasis es obstructiva extrahepática o secundaria a fármacos. Sin embargo, la mayoría de procesos asociados a colestasis son crónicos e incurables, por lo que el tratamiento del prurito sería con los siguientes fármacos:
-
Las resinas de intercambio iónico no reabsorbibles (colestiramina, colestipol y colesevalan): fijan los ácidos biliares y aumentan su excreción intestinal. La colestiramina además aumenta los niveles de colecistoquinina (hormona antiopioide).
-
Los antagonistas de los opioides (naloxona y naltrexona): se administran con la intención de modificar la neurotransmisión opioide del prurito. No son una buena opción si el paciente lleva tratamiento opioide.
-
Los inductores del metabolismo hepático como el fenobarbital y la rifampicina: producen un incremento del aclaramiento de pruritógenos desconocidos, aunque requieren tratamientos cortos (14 días) por el riesgo de hepatoxicidad.
-
Los antagonistas serotoninérgicos (paroxetina, mirtazapina y ondansetrón): debido al incremento de la liberación de serotonina que hay en el prurito colestático.
-
También se han utilizado andrógenos (metilestosterona o danazol), aunque no existen demasiadas publicaciones al respecto.
Si la zona pruriginosa se limita a pequeñas superficies de la piel, pueden estar indicados tratamientos tópicos, aunque no están exentos de efectos secundarios (tabla 3).
|
Tabla 3. Tratamiento tópico del prurito |
||
|
Grupo farmacológico |
Fármacos |
A tener en cuenta |
|
Corticoides tópicos de potencia media |
Valerato de betametasona al 0,01%/12 h/15 d |
Solo si se objetivan lesiones inflamatorias en la piel. Posteriormente, por riesgo a atrofia, debe reducirse a 3-4 aplic/sem de un corticoide de potencia baja como hidrocortisona 1% |
|
Anestésicos tópicos |
Pramoxina, lidocaína |
Limitados a pequeñas superficies de la piel Riesgo de producir dermatitis de contacto por hipersensibilidad |
|
Capsaicina tópica al 0,006% |
Solo en pequeñas superficies porque es muy irritante Indicado en prurito por diálisis |
|
|
Antihistamínicos tópicos |
Doxepina al 5% |
Limitada a pequeñas superficies No se comercializa en España Se debe prescribir en fórmula magistral |
|
Adaptada de: Olmos O. Prurito generalizado primario. En: Guía de actuación en Atención Primaria. 4ª edición. Barcelona: semFYC ediciones; 2011. págs. 870-3. |
||
TOMA DE DECISIONES Y ACTITUD
En el caso que se presenta, es importante destacar, por un lado, que la asistencia se realiza en el ámbito domiciliario, en un paciente con un pronóstico de vida corto (bajo nivel en la escala de Palliative Perfomance Status (PPS), estado paliativo terminal), y que la familia no contempla la realización de técnicas invasivas diagnóstico-terapéuticas.
En líneas generales, habría que tener en cuenta los siguientes aspectos para abordar el manejo del prurito en este caso:
-
Revisión del tratamiento habitual y contemplar las interacciones así como los posibles efectos secundarios de los medicamentos que se está tomando.
-
Iniciar medidas generales de confort (detalladas en «Medidas generales»), incidiendo en la hidratación de la piel con cremas hidratantes o emolientes, así como evitar el uso de irritantes o posibles alérgenos que desencadenen o empeoren la clínica.
-
En el prurito secundario a colestasis, se podría considerar la colocación de prótesis de conducto biliar, pero en nuestro caso, como se trata de un paciente con un PPS bajo y su familia no desea técnicas invasivas en el momento actual, se descarta esta opción.
-
Existen fármacos tópicos, corticoides, anestésicos tópicos o antihistamínicos tópicos (v. tabla 3), que podrían contemplarse si el prurito se acentúa en un área concreta de la piel.
-
Como en este caso el paciente ha sido tratado previamente con ácido ursodesoxicólico e hidroxizina cada 8 horas con escasa respuesta, se podrían valorar diferentes alternativas terapéuticas en función de su tratamiento de base (figura 1):
-
Si el paciente no se encuentra en tratamiento con opioide previamente, se podría utilizar naltrexona y/o naloxona.
-
Si el paciente está en tratamiento con opiáceos, se puede considerar el uso de la rifampicina, y si, a pesar de ello, no existe respuesta, podría recurrirse a la colestiramina o el danazol.
-
Podría plantearse el uso de antagonistas serotoninérgicos (paroxetina, mirtazapina y ondansetrón) o, en casos seleccionados que no responden a los tratamientos anteriores, de la gabapentina. Es importante, conocer la función renal previa del paciente y ajustar el tratamiento en base a esto (en nuestro caso existía insuficiencia renal previa).
-
El uso de corticoides orales no ha demostrado beneficio en el tratamiento del prurito asociado a tumores sólidos.
-
-
Además, a este paciente se le han transfundido concentrados de hematíes por anemia, si ello ha sido recientemente, podríamos valorar si el prurito es una reacción secundaria a esta medida (reacción hipersensibilidad) o, menos probable, una reacción transfusional hemolítica.
-
Así, en caso de fracaso de todas las alternativas terapéuticas y ante signos de sufrimiento intenso del paciente, considerando que se trata de un síntoma refractario a tratamiento y que el paciente se encuentra en una situación próxima a su final de vida, podría contemplarse la sedación paliativa consensuada y trabajada previamente con familia y paciente.
|
Figura 1. Algoritmo de tratamiento en prurito colestásico |
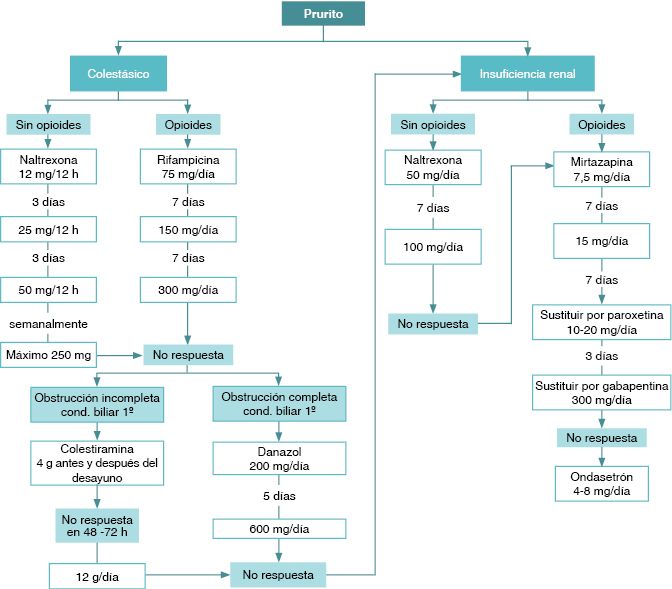 |
|
Imagen de elaboración propia, cedida por Enrique Ferrer Mygind. Médico de familia. ESAD de Mallorca. |
BIBLIOGRAFÍA
-
Benítez MA, González T. Tratamientos protocolizados en cuidados paliativos. 2010.
-
Bóveda E, Díez B, Fernández P, Hidalgo E, Salinas E. Protocolos de atención farmacéutica: prurito. Farmacia profesional. 2003;17(4):68-76.
-
Olmos O. Prurito generalizado primario. En: Guía de actuación en Atención Primaria. 4ª edición. Barcelona: semFYC ediciones; 2011. págs. 870-3.
-
Nabal M, Guanter L. Manejo terapéutico de los síntomas difíciles en cuidados paliativos. Med Pal. 2002;9(2):96-101.
-
Terán A, Fabrega E, Pons-Romero F. Prurito asociado a colestasis. Gastroenterol Hepatol. 2010;33(4):313-22.

