«Mi padre tiene la cara roja e hinchada» – RESOLUCIÓN
Caso clínico 14. UrgePaliar 2018. ISSN 2604-0379.
AUTORES
Jaione González Aguilera. Especialista en Medicina Familiar y Comunitaria. CS Nájera. La Rioja. Miembro del GdT de Urgencias y Atención Continuada (GUAC) de la semFYC. Miembro del GdT de Medicina Rural de la Sociedad Riojana de MFyC (srmFYC).
José Tomás Gómez Sáenz. Especialista en Medicina Familiar y Comunitaria. Coordinador del CS Nájera. La Rioja. Miembro del GdT de Urgencias y Atención Continuada (GUAC) de la Rioja.
ETIOLOGÍA-DIAGNÓSTICO DIFERENCIAL
La obstrucción de la vena cava superior (VCS) se produce por: compresión externa, normalmente de origen neoplásico; o compresión interna, por trombosis de la VCS (tabla 1).
|
Tabla 1. Etiología |
|
Causas no malignas |
|
Trombosis de la vena cava superior
|
|
Fibrosis mediastínica
|
|
Tumores benignos
|
|
Miscelánea
|
|
Causas malignas |
|
Cáncer de pulmón (75%)
|
|
Linfomas no Hodgkin (10-12%) |
|
Lesiones metastásicas ganglionares mediastínicas de otros tumores (9%)
|
|
Adaptada de: Cuní Munné M, Buezo Reina I. A partir de un signo… El síndrome de vena cava superior. AMF. 2013;9(8):461-6. |
Cualquier masa situada en el mediastino medio o anterior derecho producirá este síndrome:
-
Causas no malignas (15-40 %): trombosis de la VCS, fibrosis mediastínica, tumores benignos como timoma o teratoma, bocio endotorácico, etc.
-
Causas malignas: cáncer de pulmón en el 75%, linfoma no Hodgkin, lesiones metastásicas ganglionares.
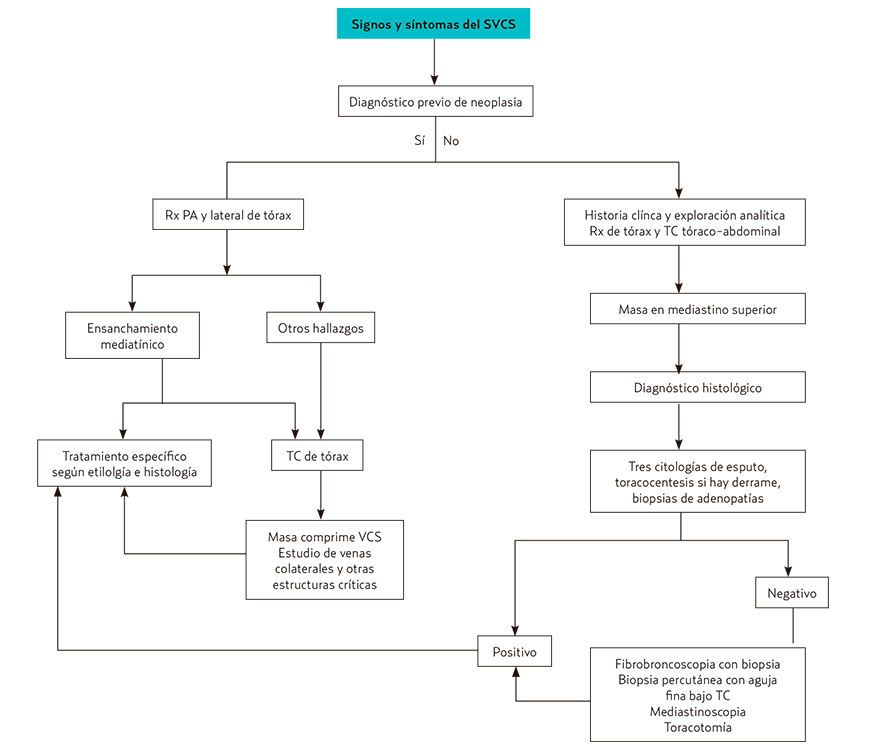
Se debe establecer diagnóstico diferencial con todas las causas de disnea (figura 1): respiratorias (insuficiencia respiratoria por infección respiratoria, neumotórax) y cardíacas (edema agudo de pulmón, insuficiencia cardíaca, aneurisma de aorta).
CRITERIOS DE VALORACIÓN DEL SÍNTOMA
La sintomatología viene definida por la obstrucción de la VCS, depende del ritmo de obstrucción, y refleja el efecto del aumento de la presión venosa (tabla 2).
|
Tabla 2. Signos y síntomas del síndrome de la vena cava superior |
|
|
Sígno o síntoma |
Incidencia (%) |
|
Hemodinámico |
|
|
• Edema facial • Edema de extremidades superiores • Distensión de venas cervicales • Distensión de venas torácicas • Plétora facial |
82 46 63 53 20 |
|
Respiratorio |
|
|
• Disnea • Tos • Ronquera • Estridor |
54 54 17 4 |
| Neurológico | |
|
• Síncope • Cefalea • Mareo • Confusión, obnuvilación |
10 9 6 6 |
|
Adaptada de: Cuní Munné M, Buezo Reina I. A partir de un signo… El síndrome de vena cava superior. AMF. 2013;9(8):461-6. |
|
La instauración del cuadro puede durar semanas, e iniciarse como un cuadro mal definido de cefalea, malestar general, sensación de mareo, etc.
El síntoma principal es la disnea seguida de la triada clásica: edema en esclavina, cianosis y circulación colateral (ingurgitación de las venas del tórax y del cuello).
El signo de Botermann es el empeoramiento de la cefalea, del edema facial y de la cianosis con la elevación de los brazos por encima de la cabeza.
MEDIDAS GENERALES
El objetivo es reducir los síntomas de la obstrucción:
-
Hay que elevar la cabeza del paciente y evitar el decúbito.
-
Dieta hiposódica.
-
Diuréticos (no está claro su mecanismo, pero debido a su seguridad y fácil manejo se pueden usar y retirarlos si el resultado no es favorable).
-
Corticoides (dexametasona): no han sido muy estudiados, pero son beneficiosos sobre todo en linfomas y timomas.
TRATAMIENTO ETIOLÓGICO Y/O SINTOMÁTICO
El tratamiento que se establecerá será el mismo de la causa que lo produce.
En la mayoría de los casos, el problema es de origen neoplásico, así que se iniciará tratamiento con quimioterapia o radioterapia o combinando ambos, según el tumor y el grado de respuesta. Si el paciente no ha recibido radioterapia previamente, reduce los síntomas en las primeras 72 horas, y consigue la desaparición completa a las 2 semanas. La quimioterapia es de elección en cáncer microcítico de pulmón, linfomas y tumores de células marginales; la remisión de los síntomas se consigue a los 5-10 días.
Si la causa original es la trombosis de la VCS, se realizará trombectomía con o sin activador de tejido plasminógeno y/o estreptoquinasa/uroquinasa. Se recomienda anticoagulación a los 3-6 meses.
La angioplastia con endoprótesis autoexpandibles o el bypass se practica en caso de que fracase el tratamiento con quimio o radioterapia. La colocación de stents produce un alivio más rápido de los síntomas y puede realizarse sin llegar al diagnóstico etiológico. La cianosis suele mejorar en pocas horas y el edema en 48-72 horas.
TOMA DE DECISIONES Y ACTITUD
La esperanza de vida en pacientes con este síndrome es de 6 meses y la recurrencia es de un 10-30%. Hay que valorar bien la situación del paciente y de su entorno familiar y social para optar por una u otra actitud.
Es importante consensuar con el paciente y su familia la actitud terapéutica y llevarla a cabo con el objetivo del mayor confort para el enfermo y su entorno.
Asimismo, estos pacientes deben derivarse a un servicio hospitalario para que se les pueda administrar el tratamiento, siempre que el paciente y la familia no opten por la observación domiciliaria y medidas generales de confort.
BIBLIOGRAFÍA
-
Cuní Munné M, Buezo Reina I. A partir de un signo… El síndrome de vena cava superior. AMF. 2013;9(8):461-6.
-
Domínguez MA, Manterola A, Romero P, Martínez E, Arias F, Villafranca E, et al. Obstrucción maligna de la vena cava superior. An Sist Sanit Navarra. 2004;27(Supl 3):99-107.
-
Grupo de Trabajo de la Guía de Práctica Clínica sobre Cuidados Paliativos. Guía de Práctica Clínica sobre Cuidados Paliativos. Madrid: Plan Nacional para el SNS del MSC. Agencia de Evaluación de Tecnologías Sanitarias del País Vasco; 2008. Guías de Práctica Clínica en el SNS: OSTEBA Nº 2006/08.