Manejo del dolor disruptivo grave no oncológico – RESOLUCIÓN
Caso clínico 15. UrgePaliar 2018. ISSN 2604-0379.
AUTORES
Enrique Álvarez Porta. Especialista en Medicina Familiar y Comunitaria. Unidad de Cuidados Paliativos del Hospital Joan March, Bunyola (Illes Balears). Máster en Cuidados Paliativos. Miembro del GdT de Cuidados Paliativos de la semFYC.
Ana María Cobos Hernández. Especialista en Medicina Familiar y Comunitaria. CS de Borja. Zaragoza. Miembro del GdT de Cuidados Paliativos de la semFYC y de la SAMFYC.
Jaione González Aguilera. Especialista en Medicina Familiar y Comunitaria. CS Nájera. La Rioja. Miembro del GdT de Urgencias y Atención Continuada (GUAC) de la semFYC y del GdT de Medicina Rural de La Rioja.
ETIOLOGÍA-DIAGNÓSTICO DIFERENCIAL
Estamos ante un paciente con un dolor basal crónico, de carácter nociceptivo somático controlado y episodios de exacerbaciones transitorias de dolor, que aparecen de forma espontánea, de inicio rápido y con intensidad moderada-grave (Escala Visual Analógica [EVA] 8 y cortejo vegetativo acompañante), características todas ellas de un dolor disruptivo espontáneo.
No se ha conseguido filiar la etiología del dolor, a pesar de haber sido estudiado en Cardiología y Medicina Interna, pero no nos compete en este caso realizar el diagnóstico causal del mismo.
CRITERIOS DE VALORACIÓN DEL SÍNTOMA
La correcta identificación de las características y del tipo de dolor es el primer e imprescindible paso para proceder al diseño de una estrategia que resulte eficaz para su control o erradicación.
En este caso, nos encontramos con un paciente crónico avanzado (PCA) en situación de atención paliativa, que presenta un dolor disruptivo espontáneo, nociceptivo visceral, pues se acompaña de cortejo vegetativo.
Se trata de un dolor disruptivo porque cumple los siguientes criterios establecidos para etiquetarlo así:
-
Dolor basal controlado.
-
Aparición brusca.
-
Intensidad moderada/alta.
-
Duración limitada (30 minutos-1 hora).
-
Predecible o no.
-
Merma mucho la calidad de vida.
Para evaluar la intensidad del dolor tenemos la escala EVA (figura 1) y, en este caso, el paciente nos habla también de un dolor de intensidad moderada-grave (EVA 8), por lo que se trata de un dolor que es muy intenso y que afecta a su calidad de vida de manera importante.
|
Figura 1. Escala Visual Analógica |
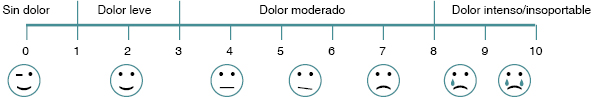 |
MEDIDAS GENERALES
En cuidados paliativos, el dolor es el síndrome más importante por su alta prevalencia, tanto en pacientes oncológicos como no oncológicos.
La vivencia del dolor depende de la interacción entre las características propias del paciente y una larga serie de aprendizajes que tienen lugar a lo largo de su biografía. Por lo tanto, la forma de expresar el dolor puede ser muy variada.
El hecho conocido de que la administración de placebo reduzca significativamente el dolor hasta un 20% demuestra que el componente psíquico tiene un gran efecto sobre la percepción del dolor.
Teniendo en cuenta, además, que uno de los objetivos del tratamiento del dolor crónico es prevenir o minimizar la discapacidad producida por el mismo, el enfoque del tratamiento no farmacológico deberá abordar tanto aspectos psicológicos como físicos.
Una adecuada información y comunicación con el paciente (dedicando el tiempo suficiente, con mensajes claros), indagando sobre sus necesidades físicas, emocionales, espirituales y sobre sus miedos, y proporcionando técnicas de relajación y terapia cognitivo-conductual, podría contribuir a mejorar su situación.
TRATAMIENTO ETIOLÓGICO Y/O SINTOMÁTICO
Se trata de un dolor disruptivo grave, por lo que los fármacos adecuados son los incluidos en el tercer escalón de la escalera analgésica de la Organización Mundial de la Salud (figura 2).
Por sus propias características, este dolor se inicia de forma brusca y alcanza su máxima intensidad en unos minutos, por lo que necesitamos fármacos de acción rápida. Las dos opciones que podemos manejar son:
-
Opioides de absorción rápida (morfina y oxicodona de absorción rápida), que se absorben en 20-40 minutos y duran 4 horas.
-
Opioides de absorción muy rápida (fentanilos transmucosos), que se absorben en 5-10 minutos y duran 1-3 horas
|
Figura 2. Escalera analgésica de la Organización Mundial de la Salud |
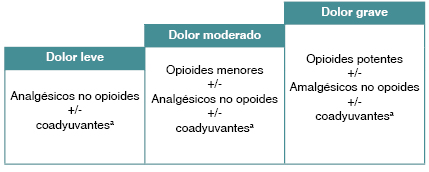 |
|
aCoadyuvantes: corticoides, antidepresivos, anticonvulsionantes, fenotiazinas, etc. |
TOMA DE DECISIONES Y ACTITUD
Los medicamentos que contienen fentanilo de acción inmediata están indicados según ficha técnica únicamente en el tratamiento del dolor disruptivo oncológico en adultos que ya están recibiendo de forma crónica otro tratamiento de mantenimiento con opioides. Por lo tanto, en el caso que nos ocupa, y si somos estrictos con las indicaciones, no estarían indicados.
Una opción sería mantener el parche de fentanilo 100 µg/h y tratar el dolor disruptivo con rescates de morfina o de oxicodona de absorción rápida, calculando 1/6 de la dosis total de morfina que lleva. Teniendo en cuenta que el parche de fentanilo 100 µg/h equivale aproximadamente a 165 de morfina oral, las opciones serían:
-
Morfina de acción rápida: monodosis de 20 mg o en gotas.
-
Oxicodona 10 mg (equivalen a 20 mg de morfina).
Otra opción sería subir la dosis de morfina, realizando una rotación de opioides. En este caso, y al tratarse de un paciente frágil, habría que ser muy cautos con la subida. Teniendo en cuenta la equivalencia del parche de fentanilo 100 µg, y subiendo la dosis un 30%, podríamos iniciar tratamiento con morfina de liberación retardada 100 µg cada 12 horas (iniciando el tratamiento unas 8 horas después de la retirada del parche de fentanilo) y pautando rescates cuando apareciera el dolor con morfina u oxicodona de absorción rápida.
Si no queremos hacer una rotación de opioides, podemos simplemente aumentar el parche de fentanilo 100 µg a fentanilo 125 µg y pautar los rescates.
Sin embargo, en este caso, al tratarse de un paciente crónico con criterios de terminalidad, en el que la aparición de este dolor grave le merma de forma importante la calidad de vida, nos interesa usar una medicación que actúe rápidamente y, por lo tanto, los fentanilos de absorción transmucosa serían una opción válida (no le va a dar tiempo de desarrollar tolerancia o dependencia; además tampoco sabemos con qué frecuencia le dan esos dolores, pero no parece que sean diarios).
Hay unas recomendaciones generales que debemos seguir:
-
Siempre hay que titular. Comenzar con la dosis más baja. Si no cede el dolor dar otra dosis a los 15-20 minutos.
-
No usar más de dos dosis por episodio.
-
La dosis eficaz es la que controla el dolor y es la que se usará en cada episodio de dolor.
-
No son equivalentes entre sí.
Por último, y siguiendo las recomendaciones extraídas de la Guía de consenso para el buen uso de analgésicos opioides. Gestión de riesgos y beneficios de la Sociedad Española de Medicina de Familia y Comunitaria (semFYC), Federación de Asociaciones de Enfermería Comunitaria y Atención Primaria (FAECAP), Sociedad Española de Cuidados Paliativos (SECPAL), publicada en 2017, los opioides muy potentes de liberación muy rápida y duración corta, como el fentanilo transmucoso oral o nasal, solo están indicados a demanda en el tratamiento del dolor irruptivo en pacientes oncológicos. Para el dolor agudo intenso, pueden utilizarse durante un tiempo corto (de 3 a 7 días). Su uso en el dolor crónico no oncológico y en pacientes oncológicos no terminales debería ser muy limitado, ya que se asocia a un riesgo elevado de tolerancia, escalada de la dosis y abuso o adicción. Es imprescindible que el paciente firme un consentimiento informado para el uso de opioides potentes fuera de las indicaciones de su ficha técnica si se decide prescribir estas formulaciones en el dolor crónico no oncológico.
BIBLIOGRAFÍA
-
SEMFyC, FAECAP, SECPAL. Guía de consenso para el buen uso de analgésicos opioides. Gestión de riesgos y beneficios. [Internet.] Valencia: Socidrogalcohol; 2017. Disponible en: http://www.pnsd.msssi.gob.es/profesionales/publicaciones/catalogo/bibliotecaDigital/publicaciones/pdf/2017_GUIA_Buen_uso_opioides_Socidrigalcohol.pdf
-
Sociedad Española de Cuidados Paliativos (SECPAL). Guía de cuidados paliativos. 2010.
-
Varillas, P. Blanquer JJ. Hernansanz S. Roselló C. Paliando lo paliable. AMF 2014;10(5): 1-11.

