La morfina que no se debió poner – RESOLUCIÓN
Caso clínico xx. UrgePaliar 2018. ISSN 2604-0379.
AUTORAS
Carmen Valdés Gómez. Especialista en Medicina Familiar y Comunitaria. Equipo de Soporte de Atención a Domicilio (ESAD). Área V del SESPA. Madrid. Miembro del GdT de Cuidados Paliativos de la semFYC y del Grupo de Cuidados Paliativos de la samFYC.
Isabel Llorca Alonso. Especialista en Medicina Familiar y Comunitaria. Servicio de Urgencias del CS El Calero, Telde (Gran Canaria). Miembro del GdT de Urgencias y Atención Continuada de la semFYC.
ETIOLOGÍA Y DIAGNÓSTICO DIFERENCIAL
El 50% de los pacientes con cáncer presentan dolor en algún momento. En los casos de cáncer avanzado, el 70% se debe a la progresión de la enfermedad y el 30% es secundario a tratamientos y patologías asociadas. Durante el diagnóstico, el 60% de los pacientes con mieloma presentan lesiones óseas líticas, que son la causa principal del dolor.
El dolor oncológico, crónico casi siempre, puede cursar con crisis recurrentes de dolor agudo o episódico. El dolor irruptivo se define como exacerbación súbita y transitoria del dolor, de gran intensidad (EVA > 7) y corta duración (20-30 minutos de media), encontrándose el dolor basal en niveles tolerables (EVA < 5) mediante el uso de la analgesia adecuada, normalmente de opioides mayores.
Distinguimos tres tipos de dolor irruptivo, importantes para el enfoque terapéutico:
-
Dolor incidental: dependiente de un estímulo predecible (caminar, una postura) o impredecible (tos, defecación).
-
Dolor por fracaso del final de la dosis aparece al final del intervalo regular de dosificación.
-
Dolor espontáneo/idiopático sin acontecimiento precipitante identificado ni relación con la cronología de la medicación.
CRITERIOS DE VALORACIÓN DEL SÍNTOMA
En este caso intervienen diferentes procesos que lo hacen complejo y multifactorial:
-
Situación funcional muy frágil (89 años, Barthel 10, Karnofsky 20).
-
Patología oncológica de base (probables metástasis óseas vertebrales lumbares como causa del dolor).
-
Neumonía intercurrente y otras comorbilidades.
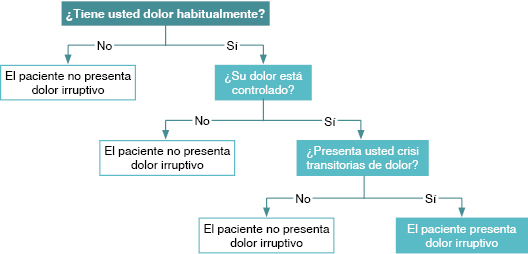
Para un adecuado manejo es fundamental definir exactamente el tipo de dolor, diferenciando entre dolor oncológico no controlado, dolor irruptivo y otros tipos de dolor (secundario a la neumonía, derivado de otras causas, etc.). En el caso expuesto no existen datos clínicos suficientes para definir de forma adecuada el síntoma. El hecho de que el dolor solo se controle con fentanilo sublingual contradice la definición de dolor irruptivo (figura 1).
La entrevista clínica es la herramienta principal para definir el dolor (cualidad, intensidad, localización, duración, forma de inicio, desencadenantes, factores que agravan o alivian, etc.), pero antes es imprescindible valorar el nivel cognitivo de los pacientes con el test MDAS (Memorial Delirium Assessment Scale). En caso de deterioro cognitivo, para valorar la intensidad del dolor, se puede utilizar la escala de PAINAD (Pain Assessment in Advanced Dementia), que contempla aspectos no verbales y de respuesta vegetativa, con una puntuación de 0 a 10 equivalente a la EVA.
MEDIDAS GENERALES
En el manejo del dolor oncológico se debe diferenciar el tratamiento del dolor basal del tratamiento para el dolor irruptivo. Una vez definido correctamente el síntoma, se debe elegir y dosificar el analgésico según la situación global de los pacientes.
En el tratamiento farmacológico se escogerán los fármacos según la escalera analgésica de la Organización Mundial de la Salud (OMS), validada en dolor oncológico, o según la intensidad del dolor. Actualmente se acepta el uso de opioides potentes en dolor oncológico grave o muy grave, sin escalonamiento, pautando de acuerdo con la intensidad del dolor («ascensor analgésico»). Es importante administrar los analgésicos a intervalos regulares, que se anticipen a la aparición del dolor, y combinar de forma correcta los fármacos, intentando conseguir analgesia aditiva con los mínimos efectos secundarios. La respuesta al tratamiento está condicionada por la tolerancia a la analgesia y la toxicidad.
En caso de elegir opioides, se deben tomar una serie de precauciones para prevenir, monitorizar y tratar los posibles efectos secundarios:
-
Correcta hidratación para evitar neurotoxicidad por opioides en casos de insuficiencia renal.
-
Uso de laxantes preventivos (más aún en pacientes encamados).
-
Prevenir las náuseas administrando antieméticos.
El manejo del dolor irruptivo (que se especifica en el siguiente apartado) se basa en tres aspectos: prevención, anticipación y uso de medicación adecuada, y se debe tener en cuenta lo siguiente:
-
Si hay más de cinco episodios al día, se deberían descartar otras causas posibles de dolor (como dolor lumbar por metástasis óseas en columna que empeora por la aparición de un herpes zoster) y optimizar medicación de base.
-
El dolor incidental puede limitarse:
-
Evitando los precipitantes siempre que sea posible (p. ej., en el caso de que el dolor se desencadene por la movilización del paciente para su aseo, se debe instruir a la familia, con la participación del auxiliar de clínica del equipo, en las técnicas adecuadas para evitarlo).
-
Administrando dosis extras de medicación rápida un tiempo antes de realizar la actividad que provoca el dolor (p. ej., antes de hacer una cura dolorosa durante el aseo, antes de levantarse).
-
Ajustando el analgésico de base para el dolor de final de dosis, es decir, si el dolor reaparece siempre un tiempo antes de que le toque la siguiente dosis del opioide de base, se deberá aumentar las dosis del mismo.
-
TRATAMIENTO ETIOLÓGICO Y/O SINTOMÁTICO
La elección del tratamiento inicial (el dolor no estaba previamente) depende del tipo y características del dolor. En la tabla 1 se simplifican las diferencias principales entre los distintos opioides y sus indicaciones. Las características del dolor que se debe tratar determinan cuál es el fármaco de elección y cuál será la vía de administración; pero es una tarea compleja que no compete directamente a este caso.
|
Tabla 1. Vías de administración e indicación de fármacos opióides |
||
| Vía | Opioide | Indicación |
| Oral | Morfina, oxicodona, hidromorfina | No en intolerancia o cáncer de cabeza o cuello avanzado |
| Transdérmica | Fentanilo, buprenorfina | Dolor basal y estable |
| Subcutánea | Morfina | Agonía |
| Intravenosa | Morfina | Excepcional |
| Intratecal | Morfina | Dolor intratable |
|
Bucal |
Fentanilo | Dolor irruptivo |
| Intranasal | Fentanilo | Dolor irruptivo |
|
Fuente: Blanco Tarrío E. Actualización en dolor oncólogico y dolor irruptivo oncológico. En: Actualizaciones El Médico. Sistema Nacional de Salud. Madrid: Sanidad y ediciones S.L; 2011. |
||
La tabla 2 muestra que el fentanilo transmucoso es el fármaco de elección por su rapidez de acción y por su corta duración, y que la vía transmucosa (nasal u oral) es la más adecuada en el medio extrahospitalario por su comodidad y sencillez al no ser invasiva.
Es importante recordar que solamente está indicado en pacientes que ya reciben de forma crónica tratamiento de mantenimiento con opioides con una dosis basal equivalente a 60 mg/24 horas de morfina oral.
|
Tabla 2. Dolor irruptivo y tratamiento |
|||
| Fármaco | Inicio de acción |
Pico de acción |
Duración del efecto |
| Morfina parenteral | 5-15 min | 15-20 min | 4 h |
| Morfina oral | 30-40 min | 1 h | 4 h |
| Oxicodona oral | 30 min | 1 h | 4 h |
| Citrato de fentanilo | 5--10 min | 15-20 min | 1-2 h |
|
Fuente: Blanco Tarrío E. Actualización en dolor oncológico y dolor irruptivo oncológico. En: Actualizaciones El Médico. Sistema Nacional de Salud. Madrid: Sanidad y ediciones S.L; 2011. |
|||
La dosis inicial se determina por titulación (alcanzar la dosis eficaz), iniciando el tratamiento con las dosis menores, sean cual sean las del opioide de base. La titulación de los fentanilos transmucosos es un proceso y no un acto aislado. Es preciso una monitorización estrecha tanto de los efectos secundarios como de la analgesia alcanzada con cada dosis, hasta conseguir lo que se considera titulación eficaz.
Los efectos secundarios esperados para el fentanilo son los mismos que para el resto de opioides.
TOMA DE DECISIONES Y ACTITUD
Tal y como se ha comentado, es difícil de entender la definición de dolor irruptivo si no existe dolor de base en niveles tolerables (EVA < 5) mediante el uso de opioides. En caso de no ser así, estamos ante un dolor basal mal controlado.
En cualquiera de los casos, lo primero sería controlar el dolor basal siguiendo la escalera analgésica de la OMS.
Si se precisaran opiáceos, habrá que tener en cuenta las medidas preventivas comentadas en el apartado de «Medidas generales».
En la situación descrita no parece una mala opción que el equipo que atendió a la paciente en su domicilio pusiera una dosis de morfina subcutánea para ver cómo se controlaba el dolor en ese momento, ya que su efecto se produce a los 5-20 minutos, pudiendo así titular las necesidades de opioide y dejar dosis de rescate equivalentes a la que se haya necesitado para controlar el dolor.
Es imprescindible reevaluar el dolor con el opioide basal pautado a las 24-48 horas. Quizás en este caso las dosis fueron excesivas y por eso se produjeron los efectos secundarios.
Solo si se da el caso en el que, una vez controlado el dolor basal, siguieran apareciendo picos de dolor irruptivo, se debe utilizar citrato de fentanilo transmucoso, ya que es el fármaco que mejor se adapta a las características de este tipo de dolor.
BIBLIOGRAFÍA
-
AEMPS. Ficha técnica del citrato de fentanilo.
-
Breitbart W, Rosenfeld B, Roth A, Smith MJ, Cohen K, Passik S.. The Memorial Delirium Assessment Scale (MDAS). J Pain Symptom Manage. 1997;13:128-37.
-
Escobar Y, Biete i Solá A, Camba M, Gálvez R, Mañas A, Rodríguez CA, et al. Diagnóstico y tratamiento del dolor irruptivo oncológico: recomendaciones de consenso. MEDIPAL. 2013;20:150-7.
-
Torres LM, Calderón E, Pernia A, Martínez-Vázquez J, Micó, JA. De la escalera al ascensor. Rev Soc Esp Dolor. 2002;9:289-90.