Dolor crónico somático no controlado en paciente terminal – RESOLUCIÓN
Caso clínico 2. UrgePaliar 2018. ISSN 2604-0379.
AUTORES
José Javier Blanquer Gregori. Especialista en Medicina Familiar y Comunitaria. CS San Blas. Alicante.
Lorenzo Pascual López. Especialista en Medicina Familiar y Comunitaria. CS Manises. Valencia.
ETIOLOGÍA-DIAGNÓSTICO DIFERENCIAL
El paciente sufre un dolor crónico de origen oncológico que por sus características se encuadra como un dolor nocioceptivo, un dolor intenso, constante y bien localizado, de intensidad grave, con episodios de dolor agudo, lo que se conoce como dolor irruptivo incidental, en relación con acciones voluntarias e involuntarias (tos). Ante este dolor de origen somático hay que establecer la estrategia en base a la escalera analgésica de la Organización Mundial de la Salud (figura 1).
El diagnóstico diferencial debe realizarse descartando otro origen del dolor y/o la asociación de un dolor neuropático al previo, y se ha de considerar que es un síntoma refractario al tratamiento, aspectos que se descartan en la valoración inicial.
|
Figura 1. Escala-ascensor terpéutica del dolor |
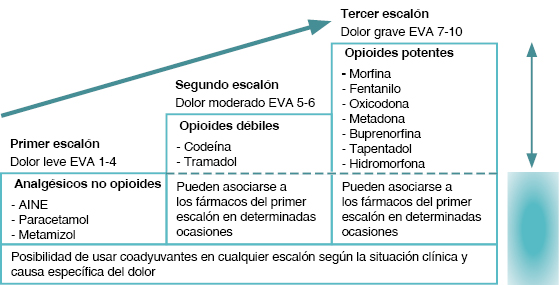 |
| Modificada de: Organización Mundial de la Salud. |
CRITERIOS DE VALORACIÓN DEL SÍNTOMA
El problema presentado es un dolor mal controlado, ya que, a pesar del incremento de la intensidad del dolor, no se ha realizado un adecuado ascenso en la escalera analgésica (véase dosis del segundo y tercer escalón en tablas 1 y 2). En su evolución, ante un aumento de la intensidad del dolor, el paciente ha recibido en contactos previos otros antinflamatorios no esteroideos (AINE): ibuprofeno 2,4 g/d, así como AINE por vía intramuscular. La opción más adecuada, ante la falta de control del síntoma y la ausencia previa de tratamiento, es pasar al segundo escalón de la Organización Mundial de la Salud.
|
Tabla 1. Dosis y pautas de fármacos del segundo escalón |
||||
|
Principio activo |
Dosis y pauta |
Vía administración |
Techo |
Presentación |
|
Codeína |
30- 60 mg/4-6 h |
Oral |
240 mg/24 h |
|
|
Asociación fija de paracetamol y codeína |
1 g (paracetamol) + 30-60 mg (codeína)/ 4-6 h |
Oral |
Comp. (500 + 15) Comp. eferv. (500+30) |
|
|
Dihidrocodeína |
60-120 mg/12 h (Ocasionalmente, cada 8 h si el efecto no dura 12 h) |
Oral |
240 mg/24 h |
Comp. 60-90-120 mg retard (no triturar) |
|
Tramadol |
50-100 mg/6 h
100 mg/ 8 h 100 mg/ 6 h |
Oral
Rectal Subcutánea |
400 mg/24 h
|
|
|
Buprenorfina |
Transdérmica Sublingual |
|
||
|
Equivalencia Tramadol oral/sc = 120/100 |
||||
|
amp.: ampolla; cáp.: cápsula; comp.: comprimido; eferv.: efervescente; susp.: suspensión. Tomada de: Gispert B, Pigem E, Viladot. Atención paliativa en la enfermedad terminal. AMF. 2013;9(11):607-17. |
||||
|
Tabla 2. Dosis y pautas de fármacos del tercer escalón |
|||
|
Fármaco |
Presentaciones |
Dosis inicio sin opioides previo |
Comentarios |
|
Morfina Cloruro mórfico |
Liberación inmediata (MLN): comp. 10-20 mg; unidosis 2-6 6 mg/ml (5 cc); Solución oral: 2-20 mg/ml |
Dosis inicial: 5-15 mg/4 h (liberación rápida) Se puede doblar la dosis nocturna (en caso de dosis total diaria , 90 mg/d) |
|
|
Liberación controlada (MLC): comp. 5, 10, 15, 30, 60, 100 y 200 mg |
|||
|
Amp. 1%: 10 mg = 1cc Amp. 2%: 20 mg = 1cc Amp. 4%: 40 mg = 1cc Vial 2%: 20 mg = 1cc |
|||
|
Fentanilo |
Transdérmico: 12, 25, 50, 75, y 100 µg/h |
Dosis inicial: 25 µg/48-72 h |
|
|
Transmucoso: 50, 100, 200, 400, 600, 800, 1.200, 1.600 µg |
0,2-1,6 mg a demanda (duración de acción: 15 min-4 h) |
|
|
|
Pulverizador nasal con 50, 100, 200 μg/dosis |
Inicio 50 μg en una fosa nasal. Si no hay respuesta, misma dosis a los 10 min Dosis máxima: 4 veces al día, en cada episodio un máximo de dos dosis separada 10 min |
|
|
|
Oxicodona |
Liberación inmediata (OLN): cáps. 5, 10 y 20 mg; solución oral: concentrado 10 mg/ml; líquido 1 mg/ml |
4,5-18 mg a demanda |
|
|
Liberación controlada (OLC): comp. 5, 10, 20, 40, y 80 mg. Oxicodona/naloxona: 5/2,5, 10/5, 20/10 y 40/20 mg |
Dosis inicial: 10 mg/12 h |
|
|
|
Amp. 10 mg/ml |
|||
|
Buprenorfina |
Transdérmica: 35, 52,5 y 70 µg/h |
|
|
|
Sublingual: 0,2 mg Buprenorfina/naloxona: 2/0,5 y 8/2 mg |
|||
|
Parenteral: 0,3 mg (1 cc) |
|||
|
Hidromorfona |
Liberación inmediata: 4, 8, 16 y 32 mg |
Inicio con 8 mg/d, repartidos en una o dos tomas (dependiendo de la presentación del fármaco) |
Se dejarán rescates de opioide de acción rápida a demanda del paciente La titulación de las dosis se realizarán subiendo 4-8 mg/d cada 48 h |
|
Liberación controlada: 4, 8, 16, 24 mg |
|||
|
Tapendtadol |
Retard: 25, 50, 100, 150, 200 y 250 mg |
Inicia 50 mg/12 h |
Dejar rescates de opioide. se titularán las dosis de manera individualizada aumentando la dosis en 50 mg/12 h |
|
amp.: ampolla; cáps.: cápsulas; MLC: morfina de liberación controlada; MLN: morfina de liberación inmediata; OLC: oxicodona de liberación controlada; OLN: oxicodona de liberación inmediata. Tomada de: Gispert B, Pigem E, Viladot. Atención paliativa en la enfermedad terminal. AMF. 2013;9(11):607-17. |
|||
MEDIDAS GENERALES
Además de evaluar adecuadamente el dolor, hay que tener en cuenta otros principios generales en el abordaje del dolor:
-
Revaluar la respuesta analgésica y la aparición de efectos secundarios.
-
Abordar aspectos psicológicos, familiares y espirituales.
-
Comenzar con el escalón analgésico más adecuado según la intensidad del dolor (posibilidad de asociar fármacos adyuvantes).
-
No retrasar la utilización de opioides potentes cuando es necesario.
-
Pautar de forma correcta los analgésicos.
-
Tratar adecuadamente las exacerbaciones de dolor (pautar e instruir al paciente y a su familia sobre la pauta de rescate que seguir).
-
No usar conjuntamente opioides débiles con potentes.
-
Priorizar la vía oral para la administración de analgésicos.
TRATAMIENTO ETIOLÓGICO Y/O SINTOMÁTICO
En esta consulta, una opción sería asociar tramadol, que resulta eficaz para el control del dolor leve-moderado. Puede ser utilizado en formulaciones de liberación rápida o retardada a dosis de hasta 400 mg/d. Al inicio del tratamiento, especialmente en personas mayores, puede provocar vómitos (evitables y tratables con antieméticos) o somnolencia transitoria. Los incrementos paulatinos de dosis hasta el control del dolor se realizarán cada 48 horas con dihidrocodeína y tramadol retard, y cada 24 horas, con codeína y tramadol de liberación rápida. Si no se obtiene respuesta, estaría indicado cambiar el fármaco por un opiáceo mayor.
Otra opción ante dolor intenso, con escala verbal numérica mayor de 7, o persistente, a pesar de estar en tratamiento con fármacos de segundo escalón a dosis máximas, es iniciar el tratamiento con un opioide de tercer escalón.
TOMA DE DECISIONES Y ACTITUD
La opción más acertada ha sido acudir al domicilio para ver al paciente. La conducta terapéutica de elección en dolor intenso (grado de recomendación C) es sustituir el tratamiento previo por morfina de liberación rápida (10 mg/4 h), con dosis de rescate de 5 mg, para titular la dosis y pasarla a morfina de liberación sostenida y conseguir de forma más rápida la analgesia deseada. Lo ideal es utilizar dos tipos de formulaciones: una de liberación normal en comprimidos o en solución oral líquida, para el ajuste de la dosis, y otra de liberación modificada, cada 12 o cada 24 horas, para el tratamiento de mantenimiento (grado de recomendación C).
Se pasará a morfina oral de liberación retardada (30 mg/12 h) si no se ha precisado dosis de rescate, indicando esta con 5 mg de morfina de acción rápida. Los incrementos de la dosis para el control del dolor se realizan mediante la cuantificación del mismo y con incrementos de 30 mg si es necesario a las primeras 48 horas.
En este momento, el fentanilo está contraindicado por ser un paciente con dolor progresivo e inestable (grado de recomendación B).
Es fundamental registrar la actitud en la historia clínica del paciente y dar cita para que lo vea su equipo asistencial de referencia (unidad básica asistencial), para el control del dolor, así como para el abordaje correcto de la conspiración del silencio. No se nos debe olvidar en este caso recomendar medicación para evitar el estreñimiento y plantear la actitud y posibilidad de efectos secundarios más frecuentes.
BIBLIOGRAFÍA
-
Blanquer J, Pascual L. Paciente afectado de una enfermedad en fase terminal que precisa cuidados paliativos en el domicilio. AMF. 2007;3(9):510-8.
-
Control of pain in patients with cancer. Draft Guideline, Edinburgh: Scottish Intercollegiate Guidelines Network (SIGN); 2007.
-
Gispert B, Pigem E, Viladot. Atención paliativa en la enfermedad terminal. AMF. 2013;9(11):607-17.
-
Varillas P, Blanquer J, Hernansoanz S, Roselló C. Paliando lo paliable. AMF. 2007;3(9): 454-62.

