Resumen
Índice
- Presentación
- 1. Introducción: crisis económica y prescripción razonada de medicamentos. Oportunidades para el cambio
- A. La crisis económica y las medidas en política farmacéutica
- B. La automedicación
- C. Utilización de dosis unitarias: ¿una oportunidad con beneficios sobre la salud de las personas?
- 2. Conceptos generales. Dosis unitaria y marco normativo
- 3. Ventajas e inconvenientes de las dosis unitarias para el médico de familia
- 4. Análisis crítico de la utilidad para el médico de familia de los principios activos en dosis unitarias actualmente disponibles en España
- 5. Discusión final. ¿Qué nuevos principios activos/presentaciones serían de utilidad para el médico de familia en consulta o urgencias?
- Metoclopramida
- Domperidona
- N-butil bromuro de hioscina
- Diazepam 2,5 mg y 5 mg
- Lormetazepam 1 mg o zolpidem 5 mg
- Cetirizina 10 mg
- 6. Puntos clave
- 7. Anexo 1: Ejemplos de situaciones clínicas
- Situación clínica 1: un paciente con insomnio
- Situación clínica 2: un paciente con vómitos
- Situación clínica 3: paciente que requiere antihistamínico oral
- 8. Bibliografía
Análisis crítico: las unidosis como alternativa terapéutica para el médico de familia
Presentación
El escenario de excesiva medicalización de la sociedad en general, con el consiguiente aumento en el consumo de fármacos, está cambiando rápidamente y son necesarias opciones terapéuticas que aumenten la coste-efectividad en la utilización de fármacos en Atención Primaria. También es importante modular y racionalizar la automedicación por parte de los pacientes en determinados problemas de salud evitando la acumulación de fármacos en los domicilios, el uso no adecuado, la potenciación de la dependencia a determinados medicamentos, etc., garantizando que los pacientes reciban los tratamientos que necesitan durante el tiempo estrictamente necesario.
La incorporación progresiva de la alternativa de «prescripción por unidosis» (en adelante, dosis unitaria o unidosis indistintamente) en el ámbito extrahospitalario plantea dudas al médico de familia sobre las situaciones clínicas en las que estaría recomendado su uso.
El objetivo de este documento es hacer un análisis crítico de la pertinencia e idoneidad de estos productos, especialmente en el ámbito de la Atención Primaria y analizar otras posibles situaciones clínicas en las que la prescripción de ciertos principios activos de forma unitaria podría resultar aconsejable.
Al final del texto se presentan tres casos clínicos que pueden ilustrar el proceso de análisis que han seguido los autores para intentar que esta información tenga aplicabilidad en la práctica clínica o interés a la hora de comercializar nuevos productos en unidosis en el futuro.
1. Introducción: crisis económica y prescripción razonada de medicamentos. Oportunidades para el cambio
El Ministerio de Sanidad, Servicios Sociales e Igualdad (MSSSI) intentó en el año 2010 implantar la dispensación en las oficinas de farmacia (OF) de las dosis necesarias para cubrir el período de tratamiento prescrito por el médico, con el fin de evitar la automedicación no responsable y la acumulación en el domicilio de las dosis sobrantes, con el consiguiente ahorro económico para la Administración sanitaria. El inconveniente de esta propuesta fue que en las OF los envases originales se debían abrir y fraccionar para poder dispensar solo la cantidad prescrita por el médico. Por diferentes motivos, esta propuesta no fue aprobada, ya que no quedaba claramente delimitada la responsabilidad (farmacéutico o laboratorio fabricante) en caso de aparecer algún problema con un medicamento dispensado. Además, al aplicarse únicamente a medicamentos con patente caducada, los márgenes de beneficio previsibles parecían escasos. Todos estos aspectos desanimaron tanto a las OF como a la industria farmacéutica a potenciar su uso. No obstante, consideramos que la prescripción de unidosis en determinados casos debería seguir impulsándose, sobre todo por motivos de salud pública.
Lo que actualmente se entiende por prescripción en unidosis es algo ligeramente distinto en su aplicación, ya que se trata de que cada dosis se pueda dispensar de forma separada, pero manteniendo claramente identificado el principio activo contenido, la dosis, el lote y el laboratorio fabricante.
Antes de entrar directamente en la consideración de las dosis unitarias, conviene comentar brevemente dos aspectos que se relacionan directa o indirectamente con la oportunidad de la unidosis y pueden tener efectos positivos o negativos sobre el estado de salud de las personas: las medidas en política farmacéutica adoptadas por la crisis económica y la automedicación.
A. La crisis económica y las medidas en política farmacéutica
Con motivo de la crisis económica, el Gobierno ha tomado una serie de medidas para reducir la factura farmacéutica que han tenido un notable «éxito» con el desplome del número de recetas facturadas de un 6,1% entre 2011 y 2012 (más de 60 millones de recetas) y de un 5,9% entre 2012 y 2013 (más de 53 millones de recetas), la disminución del gasto medio por receta (un - 6,6% y un 0,1% respectivamente) y una reducción del gasto total del 12,3% y del 6% respectivamente. Este acelerado descenso del número de recetas puede considerarse que contribuye a la desmedicalización de la sociedad y a la disminución global del consumo de medicamentos (así como del gasto público). Sin embargo, se estima que los pacientes han sufragado de su propio bolsillo aproximadamente el 50% de este ahorro (copago, desfinanciación, etc.) y no se tiene información sobre los efectos positivos o negativos sobre la salud de las personas.
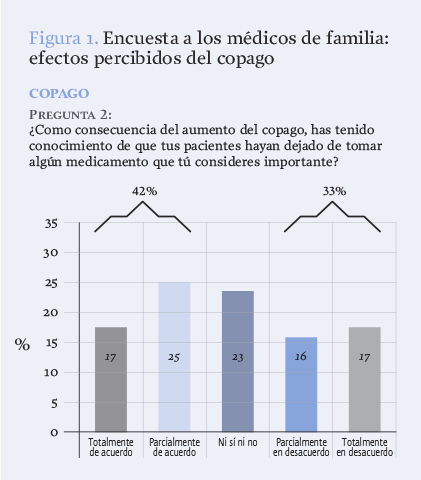
En una encuesta electrónica realizada por la Sociedad Española de Medicina de Familia y Comunitaria (semFYC) a 1.655 médicos de familia de todas las comunidades autónomas españolas durante los meses de marzo y abril de 2013, se detectó (figura 1) que parte de los pacientes han dejado de consumir algún fármaco considerado importante por el médico de familia a causa del coste derivado del nuevo sistema de copago (antihipertensivos, hipolipemiantes, antidiabéticos, laxantes, antiasmáticos/enfermedad pulmonar obstructiva crónica (EPOC), antiagregantes, psicofármacos, etc.); la mayoría de los encuestados consideraban que algunos medicamentos que se desfinanciaron en 2012 deberían seguir financiados, en especial los laxantes, mucolíticos y antiácidos.
La utilización de criterios no científicos en la planificación/gestión farmacéutica podría ocasionar perjuicios para la salud de determinados grupos de pacientes, por lo que sería importante analizar estos efectos y racionalizar las medidas que afectan al uso de los medicamentos en base a criterios de calidad global y no solo de ahorro farmacéutico.
B. La automedicación
El fenómeno de la automedicación es difícil de medir y algunas estimaciones la cifran en torno al 20% de la medicación que se dispensa sin receta1. En la Encuesta Nacional de Salud de 2006, el 14,4% de la población adulta encuestada declaraba automedicarse2 mientras que en la Encuesta 2011-2012 se informa de una moderación de la automedicación, aunque para el porcentaje de medicamentos consumidos sin receta en las últimas 2 semanas (a cualquier edad) se corresponde con el 33,6% de los fármacos para el catarro, gripe, garganta o bronquios, el 27,7% de los medicamentos para el dolor, el 16% de los laxantes o el 4,4% de los antibióticos. Esto sigue siendo concordante con los síntomas (dolor) y problemas de salud más frecuentemente asociados a la automedicación en la literatura (cuadros de vías respiratorias altas, estreñimiento, etc.).
La automedicación en sí misma no es algo negativo, siempre que se sigan una serie de normas y se realice de forma responsable. Así, la Organización Mundial de la Salud (OMS)1 considera la automedicación como un aspecto más de la educación para la salud si cumple estos criterios:
-
En síntomas benignos.
-
Claramente identificados por el enfermo.
-
Puntual en el tiempo.
-
Con medicamentos de amplio margen terapéutico.
-
Siempre junto al consejo previo de médico, de enfermera o farmacéutico comunitario.
En la Guía Práctica de la Salud de la semFYC (orientada a la población general), se recomienda una automedicación responsable basada en el conocimiento previo a través del médico sobre cuándo y cómo utilizar algunos medicamentos para determinados síntomas o problemas de salud leves o menores3.
La disponibilidad de fármacos en el domicilio es un factor crítico que favorece la automedicación. Destaca la enorme cantidad de medicamentos que se desechan para reciclado en España a través del sistema SIGRE4 cuya recogida se incrementó desde los 28,32 g por habitante y año en 2002 hasta los 81,12 g por habitante y año en 2013.
C. Utilización de dosis unitarias: ¿una oportunidad con beneficios sobre la salud de las personas?
Es ético y razonable que el médico de familia asuma con responsabilidad todas aquellas medidas que redunden en la mejora de la calidad de la prescripción. Como hemos visto, muchas de las acciones gubernamentales emprendidas en los últimos tiempos tienen una base puramente económica, pero ¿es la prescripción por dosis unitaria una modalidad terapéutica globalmente beneficiosa para todos?
Según la OMS, el enfermo debe recibir el medicamento más indicado para su situación clínica, con la pauta terapéutica más adecuada, durante el tiempo necesario y que suponga el menor coste posible para el paciente y la comunidad. A lo largo de este documento comprobaremos si estos principios son aplicables a la utilización de fármacos en dosis unitaria.
2. Conceptos generales. Dosis unitaria y marco normativo
Se citan fundamentalmente dos normas:
1. Real Decreto 1718/2010, de 17 de diciembre, sobre receta médica y órdenes de dispensación:
-
Establece la posibilidad de prescripción en unidosis, contemplando un envase por receta, excepto en los fármacos incluidos en el siguiente punto.
-
Presentaciones en unidosis y por vía parenteral del grupo terapéutico «J01 Antibacterianos para uso sistémico», a excepción de los subgrupos J01E, J01M y J01R. En el caso de presentaciones orales, deberá tenerse en cuenta que se podrán prescribir hasta dos envases siempre que tengan la misma denominación común internacional (DCI), dosis, forma farmacéutica y formato.
Con estas limitaciones, la prescripción en dosis unitaria suponía una alternativa incómoda y nada resolutiva para el médico de familia en la realidad de la práctica clínica (prescribir una dosis por receta), incrementando la burocracia.
2. Resolución de 23 de marzo de 2011, de la Dirección General de Farmacia y Productos Sanitarios, por la que se autoriza el número máximo de envases por receta de las presentaciones de medicamentos en unidosis cuyo embalaje exterior coincida con su acondicionamiento primario.
Permite hasta seis envases por receta conforme a la pauta de posología y duración del tratamiento debidamente especificados. Esta modificación abrió nuevas posibilidades para la prescripción en diferentes escenarios clínicos.
Son de sobra conocidos los buenos resultados en la utilización del sistema de unidosis en el entorno hospitalario, ya que ha contribuido a mejorar decisivamente la calidad de la prescripción-dispensación-administración de los fármacos (coste-efectividad, seguridad del paciente, etc.). Sin embargo, existe escasa información en la literatura que evalúe el impacto de la utilización de las dosis unitarias en pacientes de Atención Primaria. Una revisión de 20045 analizó la mejora de la adherencia a través de diferentes estrategias, entre otras, el envasado en unidosis, pero concluye en la necesidad de realizar nuevos estudios de evaluación debido a la limitación de los datos disponibles. En 2013 se publicó un estudio de utilización de dosis unitarias durante 4 meses en dos centros de salud de Barcelona, concluyendo que podría contribuir a una reducción del gasto vinculado a la prescripción, así como a reducir los medicamentos acumulados en domicilio6.
Por lo tanto, parece razonable centrarse en potenciales pacientes y situaciones clínicas que pudieran beneficiarse de la prescripción en unidosis, teniendo en cuenta sus posibles ventajas e inconvenientes.
3. Ventajas e inconvenientes de las dosis unitarias para el médico de familia
A continuación se analizan algunos factores que de manera general se consideran importantes, aunque es posible que existan otras ventajas e inconvenientes según el ámbito de trabajo de cada médico de familia.
Ventajas de las dosis unitarias
-
Contribuye a disminuir la acumulación de fármacos en el domicilio (el botiquín familiar inapropiado).
-
Reduce la posibilidad de la automedicación inadecuada o potencialmente peligrosa con fármacos no indicados tras el contacto del paciente con los servicios sanitarios.
-
Orienta el plan terapéutico de manera concreta (medicación para un tiempo determinado), con una recomendación clara al paciente en caso de no mejoría.
-
Permite una mejor atención en las OF para síntomas menores/problemas de salud leves.
-
Mayor coste-efectividad en la prescripción y menor coste para el paciente.
-
Contención de uso ilícito de psicofármacos.
Desventajas de las dosis unitarias
-
Requiere precisar bien la probable evolución del problema de salud para ajustar el tratamiento y evitar ulteriores visitas innecesarias.
-
Agotamiento de medicación ante curso clínico no esperado.
-
Resistencias por parte del paciente ante fármacos de uso común o que pueden ser conservados para futuras ocasiones (paracetamol, ibuprofeno, etc.).
4. Análisis crítico de la utilidad para el médico de familia de los principios activos en dosis unitarias actualmente disponibles en España
El objetivo de este apartado es hacer un análisis crítico de la pertinencia e idoneidad en el ámbito de la atención extrahospitalaria de algunos principios activos, actualmente disponibles en unidosis.
Los principios activos disponibles en unidosis en España actualmente son nueve: paracetamol 1 g, paracetamol 650 mg, ibuprofeno 400 mg, ibuprofeno 600 mg, omeprazol 20 mg, pantoprazol 40 mg, venlafaxina 75 mg, venlafaxina 150 mg y levofloxacino 500 mg.
Como ya se ha comentado, la prescripción en unidosis podría aportar alguna ventaja, aunque solo en aquellas situaciones en las que se plantean tratamientos muy breves o en aquellos de duración no estándar con una base científica que lo sustente y que precisen de un número de comprimidos sensiblemente inferior al del menor envase comercializado del mismo principio activo.
En la tabla 1 se presenta la relación de los principios activos comercializados en unidosis, su precio comparativo y cuál debería ser la duración máxima de un determinado tratamiento para que resultase más eficiente la prescripción en unidosis que la realizada de forma convencional con el envase menor disponible en el mercado español.
|
Tabla 1. Productos disponibles en unidosis. Comparación de precios en unidosis con el envase más económico para cada producto en formato habitual (multidosis) |
||||||
|
|
Dosis para un tratamiento ocasional (N) |
PVP dosis envase más económico (€) |
PVP total envase más económico (€) |
PVP dosis en unidosis (€) |
PVP total en unidosis (€) |
Ahorro con unidosis (€) |
|
Omeprazol 20 mg |
4 (4 días)a |
0,09 |
1,26 (14 c) |
0,08 |
0,24 |
< 15 dosis (< 15 días) |
|
Pantoprazol 40 mg |
4 (4 días)a |
0,66 |
9,21 (14 c) |
0,62 |
1,86 |
< 15 dosis (< 15 días) |
|
Ibuprofeno 600 mg |
12 (4 días) |
0,07 |
2,06 (30 c) |
0,17 |
2,04 |
< 12 dosis (< 4 días) |
|
Ibuprofeno 400 mg |
12 (4 días) |
0,07 |
2,06 (30 c) |
0,16 |
1,92 |
< 12 dosis (< 4 días) |
|
Paracetamol 1 g |
21 (7 días) |
0,01 |
1,90 (20 c) |
0,17 |
3,57 |
< 10 dosis (< 4 días) |
|
Paracetamol 650 g |
12 (4 días) |
0,04 |
0,86 (20 c) |
0,12 |
1,44 |
< 7 dosis (< 3 días) |
|
Venlafaxina 75-R mg |
? |
0,34 |
10,18 (30 c) |
0,33 |
9,9 |
< 30 días |
|
Venlafaxina 150-R mg |
? |
0,67 |
20,34 (30 c) |
0,69 |
20,7 |
< 28 días |
|
Levofloxacino 500 mg |
? |
1,34 |
13,44 (10 c) |
1,87 |
18,7 |
< 6 días |
|
aDispepsia o gastroprotección de duración limitada. ?: No hay indicación de tratamientos inferiores al estándar. En el caso de venlafaxina, la duración mínima debería ser de 6 meses y en el caso de levofloxacino 10 días. PVP: precios venta al público de finales de 2013; c: comprimidos |
||||||
Se comprueba que omeprazol, pantoprazol, ibuprofeno y paracetamol resultan más eficientes en unidosis para cortos períodos de tiempo, sobre todo omeprazol y pantoprazol (menos de 15 días de tratamiento) y menos para ibuprofeno y paracetamol (que solo es eficiente para tratamientos de menos de 4 días). Sobre venlafaxina y levofloxacino, la prescripción en unidosis no parece que tenga utilidad alguna al tratarse de medicamentos que tienen una duración estándar. En el caso de venlafaxina, la duración probable mínima, como la de cualquier otro antidepresivo, debería ser de 6 meses, y en el caso del levofloxacino, como en la mayoría de antibióticos, de 7 a 10 días.
A continuación se realiza una valoración más detallada de la condiciones de uso de cada uno de ellos.
Analgésicos y antinflamatorios
Se dispone de paracetamol e ibuprofeno. El uso de monodosis en estos principios activos está plenamente justificado por la práctica clínica habitual de prescribirlos para períodos cortos, y dado que los envases más pequeños de estos medicamentos disponibles actualmente en el mercado español son de 20 o 30 unidades, el ahorro sería importante, siempre que no se prescriban para más de 3 días, lo cual lo sitúa en el límite de la eficiencia, ya que son frecuentes los tratamientos de más días. Por otro lado, se debe tener en cuenta que ambos medicamentos forman parte de los botiquines caseros para el inicio del tratamiento de síntomas dolorosos menores, que no siempre requieren la visita del médico. Es decir, que son medicamentos que pueden utilizarse de forma relativamente segura como parte de la automedicación responsable.
Por otra parte, son medicamentos muy baratos, en los que el ahorro absoluto no sería muy significativo.
Inhibidores de la bomba de protones
En este grupo se comercializan dos principios activos: omeprazol 20 mg y pantoprazol 40 mg.
Para la mayoría de indicaciones autorizadas, en la ficha técnica, la duración del tratamiento recomendada es como mínimo de 1 mes, lo cual rebasa el límite de la eficiencia si se prescribe en unidosis, ya que como se puede ver en la tabla 1, a partir de 14 dosis el producto en monodosis resulta más caro. Por tanto, en esta indicación su uso sería no eficiente.
No obstante, para la prevención de la gastropatía por antinflamatorios no esteroideos (AINE) durante cortos períodos de tiempo (de menos de 14 días), la prescripción en unidosis sería más eficiente. En este punto conviene recordar que la dosis autorizada por el MSSSI para esta indicación es la de omeprazol 20 mg y pantoprazol 20 mg Por tanto, pantoprazol 40 mg no parece tener ninguna justificación para ser prescrito en unidosis, sin embargo, se podría comercializar pantoprazol 20 mg para utilizarlo en caso de ineficacia o intolerancia previa demostrada de omeprazol o riesgo de interacción potencial con clopidogrel (nota de la Agencia Española de Medicamentos y Productos Sanitarios [AEMPS] del 20 de abril de 2010)7 o acenocumarol.
Ni el pantoprazol ni el omeprazol a ninguna dosis tienen reconocida la indicación para el tratamiento de la dispepsia, aunque en la práctica sea algo común que se utilicen en esta indicación; de hecho, las guías de práctica clínica (p. ej., la NICE) contemplan como posibilidad realizar un ensayo terapéutico empírico de corta duración con un inhibidor de la bomba de protones (IBP) en las nuevas dispepsias no investigadas y sin signos de alarma. (Indicación fuera de ficha técnica de uso razonable y eficiente para períodos cortos.)
Se debe tener en cuenta que el pantoprazol es unas siete veces más caro que el omeprazol, a pesar de que no es más eficaz. Su único «nicho terapéutico», tal como ya se ha comentado, podría estar en situaciones con riesgo potencial de interacción de omeprazol con anticoagulantes o clopidogrel (interacción que puede ser valorada como clínicamente significativa). Aunque si se revisa la ficha técnica del pantoprazol, se comprueba que también se aconseja adoptar precauciones por su posible interacción con anticoagulantes orales.
Venlafaxina 75 mg y 150 mg
La presentación en dosis unitarias de venlafaxina no parece tener ninguna justificación clínica, ya que la duración del tratamiento mínimo de cualquier antidepresivo (AD) es de 6 meses. Ni siquiera para el inicio del tratamiento tendría sentido, puesto que el envase más pequeño comercializado contiene tratamiento para 15 días, período a partir del cual el paciente puede comenzar a experimentar alguna mejoría y no antes. Solo en casos excepcionales de intolerancia grave que impidiera la continuidad del tratamiento los escasos comprimidos restantes se echarían a perder, pero esta situación es tan poco frecuente que no merece la pena ser tenida en cuenta. De hecho, las guías de práctica clínica de la depresión (NICE, APA) recomiendan hacer una primera visita de seguimiento a las 2 semanas tras el inicio del tratamiento, momento que se aprovecha para renovar la prescripción, en esta ocasión para otros 15 o 30 días más.
Otro argumento en contra de la prescripción de AD en monodosis es que un tratamiento para la depresión no se debería iniciar con prisas, por ejemplo, en los servicios de urgencias. Por una parte, porque la decisión de prescribir un AD debe tomarla preferiblemente quien vaya a realizar el seguimiento, el médico de Atención Primaria o, en su caso, el psiquiatra, teniendo en cuenta el contexto del paciente, y, por otra parte, porque su inicio de acción es retardado, y el resultado no se va a ver afectado por haber iniciado el tratamiento unos días más tarde.
Levofloxacino 500 mg
Tampoco parece tener ninguna utilidad la prescripción en unidosis, ya que la pauta estándar de tratamiento de este medicamento, para infecciones bacterianas, es de 7 a 10 días, o incluso más en alguna indicación, y esta es exactamente la cantidad de comprimidos que contienen los envases de uso habitual comercializados de este principio activo.
5. Discusión final. ¿Qué nuevos principios activos/presentaciones serían de utilidad para el médico de familia en consulta o urgencias?
Existen algunas situaciones clínicas en las que tanto el propio paciente como la administración sanitaria se podrían ver beneficiados de la prescripción en dosis unitarias.
Vamos a realizar un repaso de aquellas situaciones en las que, en nuestra opinión, existe un beneficio potencial de esta modalidad de prescripción (se resumen las recomendaciones en la tabla 2).
Metoclopramida
Por lo general, la administración de la metoclopramida se limita a menos de 24 horas, dado que la mayoría de los procesos en los que está indicada, náuseas y vómitos secundarios o no a quimioterapia, suelen ser autolimitados y de corta duración. Su uso está relacionado con problemas extrapiramidales que la desaconsejan especialmente en niños.
Domperidona
Es el antiemético de elección en niños y adolescentes, y lo ha sido también en ancianos cuando se quería soslayar el riesgo de reacciones extrapiramidales.
Su uso en unidosis sería una gran ventaja, teniendo en cuenta que una mayoría de las prescripciones, sobre todo en niños, se realizan para las náuseas o vómitos y durante un período de unos pocos días. Sería ideal que la presentación fuese además en formato líquido para facilitar su toma.
Sobre su uso en adultos, desde hace poco es más controvertido, habida cuenta de la nota de la AEMPS8, por la cual se alertaba del riesgo de arritmias, y recomendar utilizar la mínima dosis y durante el menor tiempo posible. La nota de la AEMPS hace extensiva esta recomendación también a los niños, por lo que debe ser tenida en cuenta. Ahora bien, se debe recordar que en los niños se desaconseja el uso de la metoclopramida, y al no existir de momento alternativa terapéutica autorizada, se debe valorar cuidadosamente la relación beneficio-riesgo del uso de domperidona.
N-butil bromuro de hioscina
Se trata de un medicamento de uso común que, aunque su consumo se ha reducido últimamente, aún se utiliza para el tratamiento de los dolores abdominales tipo cólico no complicados, para períodos limitados de tiempo, en general durante unos pocos días. Sus efectos anticolinérgicos son bien conocidos y los clínicos suelen tenerlos en cuenta cuando los prescriben. El menor envase comercializado en España contiene 30 comprimidos, la mayoría de los cuales suelen quedar desaprovechados en el botiquín familiar, esperando su fecha de caducidad o su uso nada recomendable como automedicación. Por tanto, su presentación en formato de unidosis sería una buena opción.
Diazepam 2,5 mg y 5 mg
Diazepam es un potente ansiolítico y, teniendo en cuenta que es relativamente frecuente que en Atención Primaria y en los servicios de urgencias acudan pacientes con cuadros de ansiedad intensa que demandan atención sanitaria, la prescripción de 3-4 dosis unitarias de diazepam 2,5 mg o 5 mg puede resultar útil. La prescripción de una pauta corta, o bien alguna dosis para utilizar en caso de crisis de ansiedad hasta que el paciente sea valorado de nuevo en un breve plazo de tiempo puede resultar adecuado. Así se evitaría prescribir un envase de 30 o 40 comprimidos, limitando la posibilidad de desarrollar tolerancia y/o dependencia.
Lormetazepam 1 mg o zolpidem 5 mg
Ambos podrían ser utilizados para el tratamiento del insomnio transitorio de corta duración cuando este es intenso y limita la actividad del paciente. Al igual que en el caso anterior, la prescripción de 4-6 dosis unitarias es lo que estaría indicado y se evita la prescripción de un envase con contenido mayor que pueda favorecer la dependencia.
Cetirizina 10 mg
La prescripción de un antihistamínico como tratamiento sintomático en episodios de rinitis alérgica estacional o prurito relacionado con cuadros alérgicos o de urticaria podría limitarse en ocasiones a unos días de tratamiento, beneficiándose de las dosis unitarias. No obstante, la mayoría de los pacientes afectos de estos procesos de forma crónica suelen conocer su sintomatología y tratar los síntomas de forma autónoma y responsable, por lo que las dosis sobrantes del envase estándar de 20 comprimidos pueden ser utilizadas en el curso de un nuevo brote.
|
Tabla 2. Medicamentos cuya comercialización en unidosis sería aconsejable |
||||
|
|
Dosis para un tratamiento ocasional (N) |
PVP menor envase habitual (€) |
Gasto innecesario (€) |
Problemas médicos con el remanente |
|
(10 mg) |
3 (1 día) |
2,37 (30 c) |
2,1 |
La automedicación podría ser un problema |
|
(10 mg) |
9 (3 días) |
2,28 (30 c) |
1,6 |
La automedicación no es un problema |
|
(10 mg) |
6 (2 días) |
6,59 (30 c) |
5,3 |
La automedicación puede ser un problema |
|
Lormetazepam (1 mg) |
7 (7 días) |
(2,01) 30 |
1,5 |
Favorece la dependencia y la tolerancia |
|
Diazepam (5 mg) |
7 (7 días) |
1,50 (30 c) |
1,2 |
Favorece la dependencia y la tolerancia |
|
Diazepam (2,5 mg) |
7 (7 días) |
1,55 (40 c) |
1,3 |
Favorece la dependencia y la tolerancia |
|
Cetirizina (10 mg) |
3 (3 días) |
3,12 (20 c) |
2,7 |
En procesos catarrales o crónicos conocidos |
| c: comprimidos | ||||
Finalmente, en el anexo 1 presentamos tres casos clínicos frecuentes en Atención Primaria, en los que se pretende aportar una visión práctica de las potenciales ventajas de los tratamientos en unidosis.
6. Puntos clave
|
7. Anexo 1: Ejemplos de situaciones clínicas
Situación clínica 1: un paciente con insomnio
Descripción del caso
Antes de la consulta
Se trata de un paciente que con motivo de un duelo no patológico acude a su médico expresando su malestar y solicitando ayuda para mejorar sus síntomas, especialmente el insomnio. El médico considera que se podría beneficiar de un tratamiento corto u ocasional con algún hipnótico, pero que la mayoría de envases disponibles de este tipo de productos contienen el suficiente número de comprimidos para generar adicción; además, preferiría no fomentar la automedicación en este tipo de situaciones y evitar que el paciente utilizase el medicamento sin consultar.
El proceso de atención
Pilar es una paciente de 59 años, su marido de 63 años falleció hace 3 días como consecuencia de una enfermedad que le habían diagnosticado apenas 1 mes antes. La paciente sufrió un gran impacto emocional y los servicios médicos que atendieron a su marido el día que falleció le administraron un comprimido de diazepam 5 mg en el momento del desenlace.
Acude a la consulta para comentar lo ocurrido a su médico de familia. La paciente presenta sentimientos de rabia, tristeza, un enorme vacío e incredulidad con lo ocurrido. Tiene menos apetito y presenta cierto insomnio con despertares frecuentes. No tiene antecedentes de psicopatología previa, es capaz de verbalizar lo ocurrido y hablar de sus sentimientos y tiene un adecuado soporte familiar.
Tras la valoración, el médico de familia considera que la paciente presenta una situación de duelo aguda en principio no complicada. Piensa que sus síntomas son propios de la situación vital que está viviendo y tienen una intensidad proporcional a dicha situación. Deja abierta la posibilidad de realizar un seguimiento para evaluar la evolución en función de la sintomatología.
Resolución del caso
Se trata de una paciente de mediana edad, sin antecedentes de psicopatología, con un adecuado entorno familiar y buena capacidad de afrontamiento. Presenta una situación de impacto emocional secundaria al fallecimiento de su marido, es decir, un duelo con un perfil de síntomas propio de la situación vital que está atravesando, entre ellos el insomnio.
En este caso, es muy importante que el descanso nocturno sea adecuado para evitar el cansancio durante el día. No obstante, este tratamiento, que puede ser adecuado los primeros días, no siempre es necesario que se prolongue en el tiempo, siendo en muchos casos suficiente con 3-4 dosis y posteriormente utilizar una dosis intermitente a demanda si se precisa, siempre individualizando cada situación.
Nos planteamos las siguientes cuestiones:
1. ¿Cuántos días debe tomar hipnóticos una paciente que presenta una situación de duelo aguda?
No es necesario medicalizar una reacción de duelo aguda. Dependerá de las circunstancias, de la capacidad de afrontamiento y de la intensidad de la sintomatología que presente el paciente. Del mismo modo, tampoco existe una duración estándar para tratar esta situación. Las benzodiacepinas, en general, solo están indicadas para el tratamiento de un trastorno intenso que limita la actividad del paciente o lo somete a una situación de estrés importante. La ficha técnica dice «la duración del tratamiento debe ser lo más corta posible, puede variar desde unos pocos días hasta 2 semanas, con una duración máxima de 4 semanas, si se incluye la retirada gradual del medicamento».
2. ¿Cuál es la actuación adecuada por parte de su médico en esta consulta?
Teniendo en cuenta las características de la paciente y de su entorno, así como la intensidad de los síntomas que presenta, la administración de varias dosis de un ansiolítico/hipnótico puede ser adecuada. Se pueden pautar tres o cuatro dosis de diazepam 5 mg/ noche (si se desea un efecto ansiolítico diurno) o bien lormetazepam 1 mg (si se busca un efecto hipnótico de menor duración sin sedación residual), y tras estos días iniciales, continuar con una pauta intermitente a demanda, únicamente si la sintomatología fuera intensa y limitante.
3. ¿Qué beneficios aporta la utilización de unidosis en este caso?
La posibilidad de adquirir este medicamento en forma de dosis unitarias permite que la paciente limite la duración del tratamiento. En el caso de esta paciente, puede ser suficiente con la prescripción de 6-10 dosis para controlar la sintomatología. Los envases habitualmente contienen un mínimo de 30 dosis, que probablemente no sean necesarias y pueden inducir a una duración más prolongada que la deseada.
Las benzodiacepinas, si se consumen durante un tiempo prolongado (es suficiente con varias semanas), pueden producir dependencia, favoreciendo la continuidad del tratamiento y dificultando la posterior retirada. El consumo prolongado de benzodiacepinas se ha relacionado con diversos efectos adversos que incrementan la morbilidad, por ello es importante, y así lo recomiendan las autoridades sanitarias internacionales, que la duración del tratamiento sea lo más breve posible.
La posibilidad de limitar la duración del tratamiento con benzodiacepinas utilizando las dosis unitarias, tanto en casos de insomnio transitorio como en situaciones de ansiedad reactiva, la valoramos como positiva, ya que permite evitar prolongar innecesariamente el tratamiento redundando en un beneficio para el paciente.
Situación clínica 2: un paciente con vómitos
Descripción del caso
Antes de la consulta
Se trata de una paciente que presenta vómitos con una ligera deshidratación. La frecuencia e intensidad de los vómitos dificulta la adecuada rehidratación oral, por lo que se plantea la administración de una dosis de un antiemético por vía oral.
El proceso de atención
Mujer de 26 años que acude refiriendo vómitos de repetición desde 8 horas antes. El proceso se acompaña de diarrea, náuseas e intolerancia a líquidos de cualquier tipo. La paciente no refiere fiebre, ni productos patológicos en las heces, ni ninguna otra sintomatología, salvo malestar general y astenia. No ha tomado ningún medicamento ni ha comido fuera de casa en los días previos. Refiere que un sobrino suyo pasó unos días antes un proceso similar que duró 3 días. No señala ningún antecedente patológico de interés, ni alergia alguna conocida.
La exploración física es normal, con buen aspecto físico, buenas funciones cognitivas, buena repleción capilar y afebril. Únicamente destaca una ligera taquicardia de 82 pulsaciones por minuto, con tensión arterial dentro de los valores normales.
Resolución del caso
El caso parece tratarse de una gastroenterocolitis, probablemente secundaria a rotavirus. Ni el cuadro clínico de la paciente ni la previsible etiología del proceso sugieren gravedad alguna, salvo quizás una ligera deshidratación. En esta situación es prioritario controlar los vómitos para poder proceder a la rehidratación precoz. Dado que no tolera la vía oral, parece indicado administrar una dosis de un antiemético por vía parenteral, esperar 30 o 60 minutos e iniciar la toma por vía oral de suero de rehidratación.
Como es posible y frecuente que los vómitos reaparezcan al cabo de la vida media del antiemético, unas 8 horas, es una práctica común, y razonable, aconsejar la toma de un preparado antiemético a partir de ese período de tiempo. Lo habitual y prudente es aconsejar una o dos tomas más hasta asegurar que se ha llevado a cabo la rehidratación.
Esta medida preventiva simple forma parte del quehacer cotidiano y no requiere mayores justificaciones clínicas. El medicamento que se suele utilizar en adultos en esta situación es la metoclopramida. En general, se trata de un medicamento bien tolerado cuando se utiliza durante cortos períodos de tiempo (menos de 5 días)9, aunque en ocasiones, incluso en estos supuestos, puede ocasionar, en personas con una susceptibilidad especial, reacciones extrapiramidales agudas, distonías en particular, con una sola dosis. Son las denominadas reacciones adversas de tipo B (del inglés Bizarre), de tipo idiosincrático y afortunadamente poco frecuentes. Por este motivo, conviene no banalizar su uso y reservarlo, como en el caso que nos ocupa, para aquellos casos en los que el paciente no tolera de ninguna forma la vía oral.
Un acto clínico aparentemente tan simple como prescribir metoclopramida está marcado en general por la ineficiencia, con inevitables consecuencias económicas: es frecuente que en el lugar donde el paciente es atendido, incluso en los mismos servicios de urgencia, no se disponga del medicamento para poder entregar las dosis previsibles requeridas, por lo general no más de dos o tres.
La práctica habitual es prescribir el envase del producto con menor número de dosis, que actualmente es de 30 comprimidos. La metoclopramida no es un medicamento caro (2,37 euros en el envase menor), pero su uso para la mayoría de situaciones en las que se utiliza actualmente, como la descrita, es totalmente ineficiente. Lo habitual es que sobre la mayor parte del envase, y es frecuente, o la norma, que el producto se almacene en el botiquín familiar, se utilice como automedicación o que caduque sin llegar a ser utilizado de nuevo.
Este es un ejemplo, entre otros posibles, de la importancia de que todos los puntos de atención médica dispongan de dosis individuales de determinados productos de uso común (unidosis de envases clínicos, o fragmentación de envases de venta en farmacia). Ahora bien, dado que no siempre es posible facilitar el producto en el punto de atención, sería aconsejable que estuvieran comercializados envases en formato unidosis para ser prescritos también mediante receta. En este supuesto, aunque el precio de la dosis fuera un poco más caro que la dosis de los preparados actualmente disponibles, el ahorro final sería considerable.
Situación clínica 3: paciente que requiere antihistamínico oral
Descripción del caso
Antes de la consulta
Paciente con erupción cutánea probablemente alérgica que precisa un antihistamínico por vía oral.
El proceso de atención
José es un varón de 45 años que acude a la consulta de urgencia en el centro de salud aquejando prurito y eritema en antebrazo izquierdo muy localizados (tres lesiones puntiformes) mientras trabajaba en la huerta. No sabe si se ha rozado o pinchado con alguna de las plantas que recogía como maleza, o si había un insecto en ellas que le ha podido picar.
No refiere alergias previas ni existen tratamientos concurrentes. En la exploración no se observan problemas respiratorios ni afectación facial. La lesión no muestra signos de infección.
Resolución del caso
Se aconseja higiene de la zona y compresas de suero salino. Se revisa el calendario vacunal para descartar la necesidad de vacunación antitetánica y se aconseja tratamiento antihistamínico: cetirizina 10 mg en dosis única.
Revalorado al día siguiente, no se observa empeoramiento de la zona afectada, no hay clínica de picor y se da de alta el proceso, aconsejando el uso de guantes altos para las tareas del campo.
Cetirizina no está actualmente comercializada en formato unidosis, pero sería uno de los candidatos a su incorporación (v. tabla 2).
8. Bibliografía
-
Grupo de Trabajo de Utilización de Fármacos. Recomendaciones sobre el uso de los medicamentos. Sociedad Española de Medicina de Familia y Comunitaria. Barcelona: semFYC ediciones; 2012.
-
Suárez M. La información sobre uso de medicamentos recogida mediante encuesta: la Encuesta Nacional de Salud (ENSE). Revista Índice. Julio 2012;52:10-3.
-
Espinás J, Vilaseca J (coordinadores). Guía Práctica de la Salud. Sociedad Española de Medicina de Familia y Comunitaria. Barcelona: semFYC ediciones; 2005.
-
SIGRE Medicamento y Medio Ambiente. [Internet]. Madrid; 2012 [acceso 18 de marzo de 2015]. Disponible en: http://www.sigre.es/Sigre/.
-
Connor J, Rafter N, Rodgers A. Do fixed-dose combination pills or unit-of-use packaging improve adherence? A systematic review. Bulletin of the World Health Organization. December 2004;82(12).
-
Segú Tolsà JL, Rubio Dalmau A, Pérez López S, Fernández Roure JL, Serrat Torres J, Modamio Charles P, Mariño Hernández E. Evaluación del impacto de la utilización de medicamentos en dosis unitarias en 2 centros de atención primaria. Aten Primaria. 2013; 45(9): 451-460.
-
Agencia Española del Medicamento y Productos Sanitarios. Madrid: AEMPS; 2010 [actualizado 27 de abril de 2010; acceso 18 de marzo de 2015]. NOTA INFORMATIVA. INTERACCIÓN DE CLOPIDOGREL CON LOS INHIBIDORES DE LA BOMBA DE PROTONES:
ACTUALIZACIÓN DE LA INFORMACIÓN Y RECOMENDACIONES DE USO. Disponible en: http://www.aemps.gob.es/informa/notasInformativas/medicamentosUsoHumano/seguridad/2010/NI_2010-04_clopidogrel.htm.
-
Agencia Española del Medicamento y Productos Sanitarios. Madrid: AEMPS; 2011 [actualizado 14 de diciembre de 2011; acceso 18 de marzo de 2015]. NOTA INFORMATIVA. DOMPERIDONA Y RIESGO CARDIACO. Disponible en: http://www.aemps.gob.es/informa/notasInformativas/medicamentosUsoHumano/seguridad/2011/NI-MUH_24-2011.htm.
-
Agencia Española del Medicamento y Productos Sanitarios. Madrid: AEMPS; 2013 [actualizado 30 de julio de 2013; acceso 18 de marzo de 2015]. NOTA INFORMATIVA. METOCLOPRAMIDA: RESTRICCIONES DE USO, ACTUALIZACIÓN DE INDICACIONES Y POSOLOGÍA. Disponible en: http://www.aemps.gob.es/informa/notasInformativas/medicamentosUsoHumano/seguridad/2013/NI-MUH_FV_22-2013-metoclopramida.htm